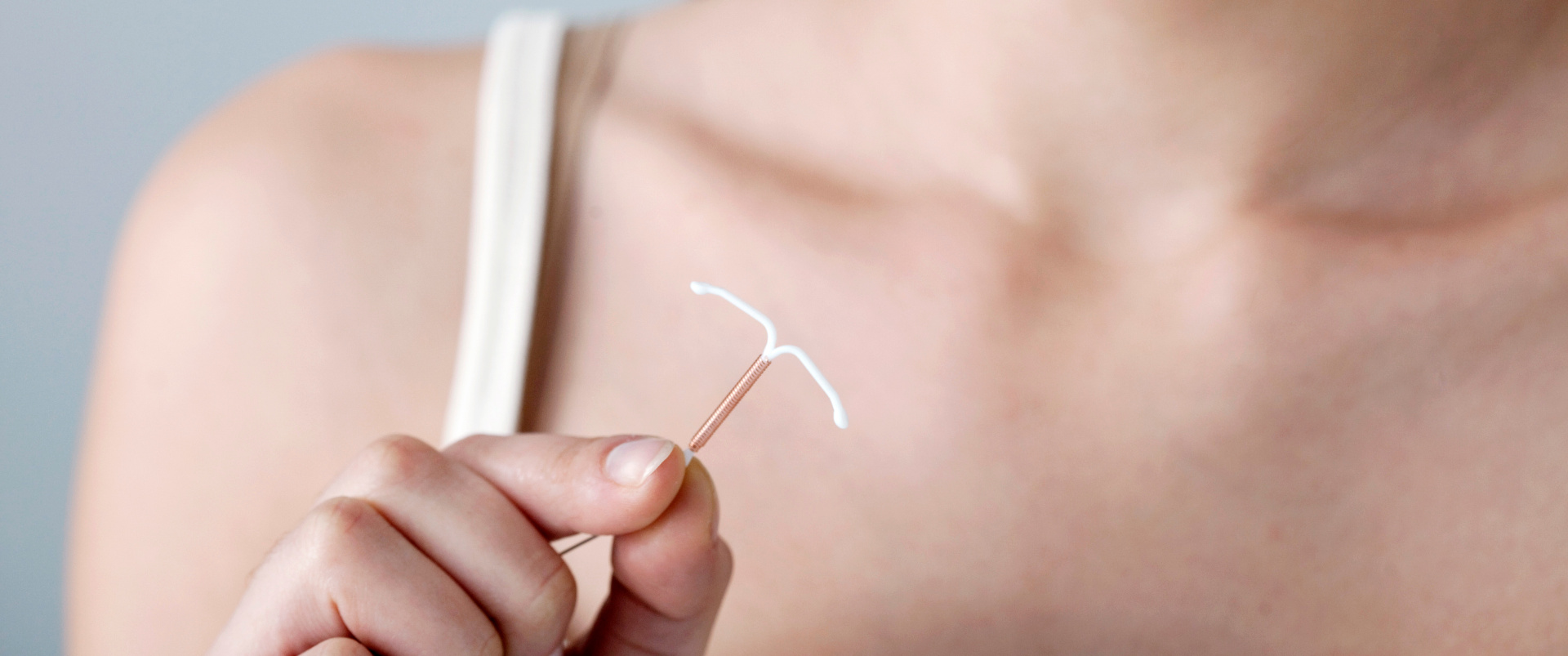
Wśród wielu metod antykoncepcji jedną z chętniej stosowanych przez kobiety na świecie jest wkładka domaciczna. Pacjentki wybierają tę metodę antykoncepcji przede wszystkim dlatego, że jest ona długoterminowa, skuteczna, łatwo odwracalna, a także – w przeciwieństwie na przykład do prezerwatyw czy tabletek antykoncepcyjnych – nie wymaga pamiętania o niej. Czym jest spirala antykoncepcyjna, jakie są jej rodzaje oraz jak działa wkładka hormonalna? Na te i inne pytania odpowiadamy w poniższym artykule.
Spis treści
Czym jest wkładka domaciczna i jakie są jej rodzaje?
Wkładka domaciczna to specjalna wkładka w kształcie litery T, którą umieszcza się w jamie macicy w celu zapobiegania zajścia w ciążę. Może ona różnić się nieco kształtem i budową, w zależności od rodzaju i sposobu działania.
Wyróżniamy dwa główne rodzaje wkładek domacicznych, nazywanych także spiralami antykoncepcyjnymi:
Niehormonalna wkładka domaciczna
Niehormonalna wkładka domaciczna jest wkładką wykonaną z miedzi i – w przeciwieństwie do drugiego typu – nie zawiera hormonów. Może być stosowana zarówno u kobiet, które już rodziły dzieci, jak i tzw. nieródek. Nie powoduje ona ustania miesiączkowania, jednak może się zdarzyć, że po jej założeniu kobieta będzie odczuwać bardziej obfite i przedłużone krwawienie.
Hormonalna wkładka domaciczna
Hormonalną wkładkę domaciczną mogą stosować zarówno kobiety, które nie były jeszcze w ciąży i nie rodziły dzieci, jak i te, które przeżyły już poród. Od wkładki miedzianej różni się tym, że uwalnia hormon odpowiadający za antykoncepcję. Uwalnianie hormonu może powodować bardziej skąpe i rzadsze miesiączki, a nawet doprowadzić do ich zanikania. Szczególną zaletą hormonalnych wkładek domacicznych jest to, że ich zdjęcie przywraca płodność już w kolejnym cyklu miesięcznym.
Jak działa wkładka domaciczna i jaka jest jej skuteczność?
Działanie i skuteczność wkładek domacicznych różni się w zależności od ich rodzaju oraz producenta. Czas działania miedzianej wkładki domacicznej szacuje się na 5 do 10 lat, w zależności od firmy, która ją wyprodukowała. Oznacza to, że przez ten okres nie jest konieczna jej wymiana. Ryzyko zajścia w ciążę, używając wkładki niehormonalnej, wynosi w pierwszym roku około 0,8%. Jej działanie polega na uwalnianiu jonów miedzi, w wyniku czego na śluzówce jamy macicy tworzy się obrzęk i przekrwienie, a więc swoisty miejscowy stan zapalny. To z kolei zmniejsza zdolność komórek jajowych do zapłodnienia. Niehormonalna wkładka domaciczna uniemożliwia także prawidłowy ruch plemników poprzez zagęszczenie śluzu szyjki macicy, przez co mają one utrudnioną drogę do komórki jajowej.
Hormonalna wkładka domaciczna może być stosowana przez okres 3 do 5 lat. Jej skuteczność szacuje się nawet na 99,8%. W pewnym sensie łączy ona działanie wkładki niehormonalnej z hormonami. W przeciwieństwie do wkładki miedzianej uwalnia hormon progestagen. Tak jak wkładka niehormonalna odpowiada za zagęszczenie śluzu szyjki macicy, ale jej stosowanie prowadzi także do zanikania nabłonka gruczołowego wewnątrz jamy macicy i zachowania cienkiej śluzówki.
Na czym polega „zabieg” umieszczenia wkładki wewnątrzmacicznej?
Przede wszystkim warto wiedzieć, że zarówno hormonalna, jak i miedziana wkładka domaciczna może być założona w dowolnym momencie cyklu miesiączkowego. O ile jednak wkładka niehormonalna będzie skuteczna zaraz po jej założeniu, o tyle spirala hormonalna działa natychmiastowo tylko w sytuacji, jeśli zostanie założona w pierwszych 7 dniach cyklu. Niezależnie od tego, na jaką wkładkę się zdecydujemy, zawsze bezwzględnie należy wykluczyć wszelkie przeciwwskazania do jej założenia. Z tego powodu niezbędna jest wizyta u ginekologa, który przeprowadzi pogłębiony wywiad i zleci wykonanie odpowiednich badań. Przed zabiegiem założenia wkładki domacicznej konieczne będzie wykonanie badania ginekologicznego, USG dopochwowego, badania piersi, cytologii, a także pomiaru ciśnienia tętniczego.
Zabieg założenia spirali antykoncepcyjnej nie wymaga żadnego znieczulenia, ponieważ jest bezbolesny. Pacjentka może jedynie odczuwać przez chwilę lekki dyskomfort. Cały proces jest dość krótki i polega na wprowadzeniu przez ginekologa wkładki przy pomocy specjalnego aplikatora. Kiedy lekarz stwierdzi prawidłowe jej umiejscowienie, wyjmuje aplikator z dróg rodnych. Każda wkładka wewnątrzmaciczna posiada nitkę, która pozwala na kontrolowanie jej położenia. Na koniec zabiegu ginekolog przycina nitkę do odpowiedniej długości i instruuje pacjentkę, w jaki sposób przy jej pomocy kontrolować położenie wkładki.
Wkładka wewnątrzmaciczna – przeciwwskazania i skutki uboczne
Choć wkładka wewnątrzmaciczna może być stosowana zarówno przez kobiety, które rodziły dzieci, jak i te, które jeszcze nie mają tego doświadczenia, istnieją pewne przeciwwskazania do założenia spirali antykoncepcyjnej. Najważniejszym z nich jest podejrzenie ciąży. Wkładka miedziana może być jednak stosowana jako antykoncepcja awaryjna. Wówczas powinna być założona do 5 dni po odbyciu stosunku.
Innymi ważnymi przeciwwskazaniami do założenia wkładki domacicznej są wrodzone wady w budowie macicy, stany zapalne w obrębie narządów rodnych, niewyjaśnione krwawienia oraz choroby przenoszone drogą płciową.
Ginekolog nie złoży wkładki domacicznej również w przypadku chorób nowotworowych narządów rodnych, wątroby oraz piesi, a także ostrej porfirii, zaburzeń zakrzepowo-zatorowych, przewlekłych chorób wątroby, nieprawidłowych wyników cytologii i nadciśnienia tętniczego.
Wkładka wewnątrzmaciczna jest dość bezpieczną metodą zapobiegania ciąży, jednak u niektórych kobiet po jej założeniu mogą wystąpić pewne skutki uboczne. Wkładka wewnątrzmaciczna może powodować między innymi niewielkie plamienia i zwiększać ryzyko wystąpienia zapalenia narządów miednicy mniejszej. Aby mieć pewność, że w organizmie nie dochodzi do żadnych niepożądanych zmian, konieczna jest wizyta kontrolna miesiąc od założenia spirali, a następnie coroczne kontrole ginekologiczne.